Insémination artificielle
La technique la plus naturelle pour les cas moins complexes.


En quoi consiste l'insémination artificielle ?
L’insémination artificielle est l’un des traitements de procréation assistée les moins complexes. C’est la technique la plus proche de la fécondation naturelle. Elle consiste à déposer un échantillon de sperme, provenant du couple ou d’un donneur, dans l’utérus de la femme. Toutefois, pour augmenter les chances de succès, la patiente subit au préalable une stimulation ovarienne et les meilleurs spermatozoïdes sont sélectionnés en laboratoire.
L’insémination artificielle est une procédure indolore et beaucoup moins invasive que les autres techniques de procréation assistée.
Selon l’origine de l’échantillon de sperme, on distingue deux types :
-
Insémination artificielle avec le sperme du conjoint (IAC).
L’échantillon de sperme provient du partenaire de la patiente. Dans ce cas, la probabilité de grossesse est de l’ordre de 15 à 25 %.
-
IAD (Insémination Artificielle avec sperme de donneur).
Le sperme provient d’une banque de gamètes. Le taux de réussite est de 20 à 30 %.

C'est pour qui ?
L’IAC est indiquée dans les cas suivants :
• Altérations légères à modérées de la qualité du sperme.
• Modifications du col de l’utérus de la femme.
• Chez les jeunes couples dont les causes d’infertilité sont inconnues.
L’IAD est indiquée dans les cas suivants :
• Altérations graves de la qualité du sperme.
• Azoospermie (absence totale de spermatozoïdes).
• Certains troubles génétiques chez l’homme qui peuvent être transmis à la progéniture et ne peuvent être évités par la sélection des embryons.
• Femmes célibataires et couples de femmes.
Phases du processus d'insémination artificielle
Stimulation
ovarienne
Le traitement commence par une stimulation des ovaires de la femme. Pour ce faire, des médicaments sont utilisés pour stimuler la croissance des follicules (l’endroit où se développent les futurs ovules). Pendant cette période, nous effectuerons des contrôles réguliers au moyen d’échographies vaginales.
Cette phase dure environ 10 à 12 jours et a pour but d’augmenter les chances de succès, car la femme ne produit normalement qu’un seul ovule par cycle, tandis qu’un ou deux arrivent à maturité de cette manière.
Suivi du développement folliculaire
Pendant le traitement de stimulation ovarienne, nous effectuerons des contrôles réguliers, au moyen d’échographies vaginales et, si nécessaire, d’analyses hormonales, afin de vérifier la maturation folliculaire et de programmer le moment idéal pour l’insémination.
Préparation
de l'échantillon de sperme
Il est nécessaire de préparer l’échantillon de sperme de manière à ce qu’il contienne la concentration optimale de spermatozoïdes mobiles afin d’augmenter les chances de fécondation.
L’échantillon doit être recueilli au centre de reproduction ou peut être préalablement cryoconservé, soit à partir d’un donneur, soit à partir du partenaire masculin du couple. Dans les deux cas, nos andrologues vous traiteront en laboratoire avec un processus connu sous le nom de Récupération de Spermatozoïdes Mobiles (REM), afin que nous puissions sélectionner les spermatozoïdes les plus mobiles.
Insémination
C’est le moment où l’échantillon de sperme sélectionné est déposé dans l’utérus. Le processus se déroule dans le cabinet du médecin, est indolore et ne nécessite pas d’anesthésie ou de sédation. Le spécialiste utilisera pour cela un cathéter fin et souple, ce qui représente une procédure très simple et rapide.
Après l’insémination, vous devrez attendre une période d’environ 15 jours, connue sous le nom d’attente bêta. Pendant cette période, le spécialiste peut recommander l’administration de progestérone pour favoriser la grossesse. Il vous sera également demandé de mener une vie normale, en limitant les activités à haute intensité.
Test de grossesse
Après la période dite d’attente bêta, vous serez convoquée pour un test sanguin de grossesse. Environ 14 à 15 jours se seront écoulés depuis le transfert. Nous rechercherons la présence de l’hormone β-hCG (β-gonadotrophine chorionique humaine), qui est l’hormone produite par l’embryon après son implantation dans l’endomètre.
Si le résultat du test bêta est positif, une échographie sera réalisée environ 15 jours plus tard pour confirmer la présence d’un battement de cœur. À partir de ce moment, votre gynécologue habituel peut suivre la grossesse.
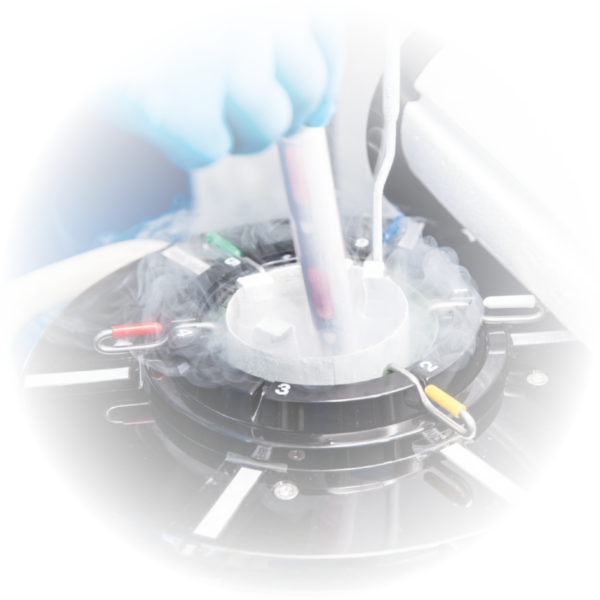
Gametia: notre propre banque de gamètes
Quels sont les avantages, pour un patient, qu’une clinique de reproduction dispose de sa propre banque de gamètes?
- Délais réduits. Grâce à notre capacité de recrutement direct et à un vaste réseau de centres, nous attribuons plus vite un donneur correspondant à vos besoins.
- Des coûts plus accessibles. Sans passer par des intermédiaires, nous pouvons proposer des traitements à des tarifs plus compétitifs.
- Sécurité maximale. Le processus complet se déroule au sein de nos cliniques : collecte, conservation et transfert des gamètes, assurés exclusivement par nos spécialistes et avec une traçabilité totale.
- Diversité de donneurs. Nous disposons d’une large base de profils, couvrant de nombreuses caractéristiques médicales et physiques, avec dépistages génétiques rigoureux.
D'autres questions sur l'insémination artificielle ?
Nous serons heureux de vous aider.
Contactez-nous et nous vous conseillerons sur tous nos soins, techniques et promotions.



